Ohne drastische Einschränkung unseres Alltags lässt sich das Coronavirus nicht mehr bremsen. Gesundheitslandesrat Thomas Widmann erklärt, warum er trotzdem optimistisch ist, redet aber auch über Versäumnisse.
Gesellschaft & Wissen
Zwischen Leben und Tod
Aus ff 12 vom Donnerstag, den 19. März 2020

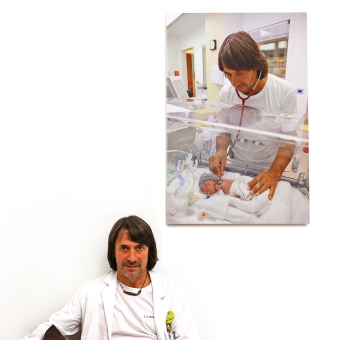
Wann beginnt das Leben? Wann ist es besser, einen kleinen Patienten gehen zu lassen? Ein Auszug aus dem neuen Buch des Neonatologen Hubert Messner „Der schmale Grat“.
Stille
Auf einer Neugeborenen-Intensivstation ist es oft sehr laut, die Alarme der Überwachungs- und Beatmungsgeräte piepsen unaufhörlich. Doch nach einiger Zeit verlieren sich die Geräusche im Hintergrund. Man nimmt sie nicht mehr wahr.
Dann ist es still.
Vor allem, wenn ein Kind stirbt.
Der Tod gehört normalerweise nicht zu unserem ärztlichen Tun, jeder Arzt muss aber lernen, mit ihm umzugehen, ein Verhältnis zum Tod zu entwickeln, Emotionalität und Rationalität in Einklang bringen.
Gleichgültigkeit und Zynismus sind oft nur ein Schutzmechanismus, eine große Unsicherheit, ein fehlendes Selbstvertrauen dem Tod gegenüber, eine Flucht vor der Stille.
Frühchen verfügen über beeindruckende Reserven und Energien, kämpfen sich nach Rückschlägen oft wieder zurück, gehen den Weg über ihre Brücke ins Leben. Aber manchmal kann man auch das Gegenteil davon beobachten, sie verlieren schnell ihre Energien, verwelken, werden still, sterben.
Man will es nicht wahrhaben, versucht dem Tod zu trotzen, die letzten Reserven zu mobilisieren, sich dagegen aufzubäumen, gegen diese Leere, Stille.
Deshalb ist der Tod immer und für alle ein tragisches Geschehen, unabhängig davon, ob ein Kind eine Stunde, einen Tag, eine Woche oder einen Monat alt war. Die Stille in dem Moment ist immer dieselbe, eine emotionale Ausnahmesituation für die Eltern, für uns alle. Worte werden dabei unwichtig, überflüssig, sie stören nur.
Früher hielt man die Eltern oftmals vom sterbenden Kind fern, dies wurde als eine Art Schutzmaßnahme verstanden. Der Tod war häufig nur eine rationale Feststellung: Ihr Kind ist verstorben. Man ließ die Eltern mit dieser Aussage alleine, meinte, als Arzt alles getan zu haben.
Das war Zynismus.
Eltern haben das Recht, bei ihrem sterbenden Kind zu sein. Und auch das sterbende Kind hat das Recht, in Würde im Beisein seiner Eltern zu sterben.
Es braucht als Arzt den Willen, sich mit diesen Extremsituationen auseinanderzusetzen, sich nicht zurückzuziehen, es braucht die Kraft, die Stille zu ertragen, die gequälten Blicke, die Verzweiflung.
Das Sterben ist kein Versagen, es ist ein Loslassen.
Das Sterben eines Kindes ist eine Erfahrung, die dich fordert und an dir zehrt. Eine Erfahrung, die dich in deiner Geschichte immer begleiten wird, die dich prägt, die Angst vor der Stille mildert und die Auseinandersetzung mit dieser ertragbar macht.
Gerade wir Neonatologen müssen lernen, am Grat zwischen Leben und Tod das Gleichgewicht zu halten – um uns nicht zu verlieren.
Das stille Weinen – ich habe nie ein lautes gehört – der Mutter, des Vaters, auch der Pflegerinnen, eines Arztes, das eigene, das vergisst man nie mehr.
Man hat diese Kinder berührt, ihre Wärme, ihre Zartheit, die Zerbrechlichkeit, die Verletzlichkeit gespürt, ihre verblassenden Augen, das Zusammenfallen, das verlorene Leben gesehen. Aber auch das entspannte, friedliche kleine Gesicht am Ende, wenn alles vorbei ist.
Das tote Kind im Arm, der lange Abschied, das letzte Bild, der letzte Kuss auf die kleine Stirn oder das Streicheln der Wange helfen auf dem Weg aus dieser Stille. Eine Hand auf der Schulter, eine Umarmung ist für die Eltern dann wichtiger als viele Worte. Leider haben wir das oft verlernt.
Die Emotionalität in diesen Momenten muss man lernen, muss man leben, als Elternteil, als Arzt, als Betroffener.
Oft bricht eine Welt zusammen, manchmal zerbrechen Beziehungen oder verlieren sich in einem Abgrund aufgrund dieser eintretenden Stille, Vertrauen bricht, die Zukunft verschwimmt.
Traurigkeit für uns, die wir zurückbleiben, Abschied von einem kurzen, zu kurzen Leben.
Manche Schicksale werde ich mein Leben lang nicht vergessen.
Mara* kam in der 23. Schwangerschaftswoche zur Welt und wog nur 430 Gramm. Ihre Mutter wurde aufgrund eines HELLP-Syndroms eingeliefert, einer schwerwiegenden, schwangerschaftsbedingten Erkrankung. Die plötzlich auftretende Krankheit geht einher mit Leberfunktionsstörungen, Bluthochdruck, einer dramatischen Verminderung der Thrombozyten. Lungenödeme, Nierenversagen und Hirnblutungen können dazukommen.
Eine lebensbedrohliche Situation für Mutter und Kind.
Wir versuchten noch die Lungenreifungsprophylaxe durchzuführen, doch vier Stunden später hatte sich die Situation der Mutter derart verschlechtert, dass wir uns für einen Kaiserschnitt entscheiden mussten.
In der 23. Schwangerschaftswoche geborene Kinder sterben mit einer Wahrscheinlichkeit von 70 Prozent. Viele der Überlebenden haben gravierende kognitive oder motorische Beeinträchtigungen. Wir besprechen diese Problematiken, wenn möglich mit der Mutter, die sich der Entscheidung des Eingreifens bewusst sein muss.
In diesem Fall gab uns die Mutter ihre Zustimmung. Hätte sie einer aktiven Behandlung nicht zugestimmt, wäre Mara auf die Welt gekommen, wir hätten sie der Mutter in den Arm gelegt, wo sie verstorben wäre.
Dem Kind ging es schlecht, es atmete nicht, hatte aber eine Herzfrequenz von 80 Schlägen pro Minute. Ich reanimierte es im Kreißsaal mit einer positiven Druckbeatmung. Nach zwei Minuten erhöhte sich die Herzfrequenz auf über 100 Schläge pro Minute, die Sauerstoffsättigung blieb im unteren Normbereich, doch eine Spontanatmung setzte nicht ein. Also intubierte ich das Kind und schloss es an eine Beatmungsmaschine an; von da an erholte es sich sehr schnell, Herzfrequenz, Hautfarbe, Sauerstoffsättigung, Muskeltonus. Ich legte die Katheter, noch nie hatte ich das bei einem so kleinen Kind gemacht, aber es funktionierte.
Mit einer Sauerstoffzufuhr zwischen 21 und 30 Prozent verlegten wir Mara auf unsere Station.
Die Atmung funktionierte besser, als wir zu hoffen gewagt hatten, alle Parameter waren stabil, das Kind aktiv. Die Umstellung vom fetalen auf den neonatalen Kreislauf bereitete jedoch einige Schwierigkeiten. Wir mussten den Kreislauf unterstützen, und da Mara fast keine weißen Blutkörperchen hatte, also kaum Abwehrkräfte besaß, eine Antibiotikatherapie beginnen.
Am zweiten Lebenstag mussten wir eine Bluttransfusion durchführen.
Am dritten Tag konnten wir die Mutter zu Mara bringen. Der Vater war von Anfang an beim Kind gewesen. Wir waren alle sehr zuversichtlich.
Die Verbindung zwischen Lungenarterie und der Aorta- Hauptschlagader, der Ductus Botalli, verschließt sich normalerweise in den ersten Lebenstagen. Bei Mara blieb die Verbindung offen, und wir versuchten sie pharmakologisch zu verschließen, um eine Operation zu umgehen. Der Versuch gelang, die Verbindung verschloss sich.
Nach knapp einer Woche hatte sich das Kind vollkommen stabilisiert. Wir reduzierten die Kreislaufunterstützung, fuhren die intensivmedizinischen Maßnahmen Schritt für Schritt zurück. Mara bekam schon mehrere Milliliter Muttermilch.
Am zehnten Lebenstag entwickelte das Kind plötzlich eine Herzinsuffizienz. Die Verbindung zwischen Herz und Lunge hatte sich erneut geöffnet. Die Lunge wurde mit Blut überflutet, eine massive Lungenblutung war das Ergebnis. Die Beatmung wurde zunehmend schwieriger.
Der Kreislauf brach zusammen, und der Allgemeinzustand des kleinen Mädchens verschlechterte sich zusehends, trotz der aggressiven Behandlung. Wir mussten eine Entscheidung treffen. Mara war an der Grenze der Lebensfähigkeit, wir mussten uns rein rational eingestehen, dass wir eigentlich keine Chance mehr hatten. Wir besprachen alles mit den Eltern, alle waren zutiefst enttäuscht, traurig, geschockt. Wir hatten zehn Tage lang rund um die Uhr für Mara gekämpft. Alles umsonst? Gemeinsam mit den Eltern beschlossen wir, die intensivmedizinische Betreuung völlig zurückzunehmen.
Mara verstarb im Arm der Mutter, im Beisein des Vaters. Die betreuende Pflegerin und ich blieben bei ihnen, bis zuletzt.
Es tut den Eltern gut, wenn wir beim Sterben dabei sind. Es war aber auch für mich als Arzt, als Mensch gut, dabei zu sein. Es ist richtig so.
Der Monitor zeigt nur noch eine Nulllinie, man hört den Alarm des Atemgeräts. Ich sehe die Verzweiflung im Blick der Mutter. Sie will es nicht wahrhaben, obwohl sie wusste, dass dieser Moment kommen wird. Kommen muss. Doch keine Mutter, kein Vater will ihn akzeptieren.
Ich habe gelernt: Das Sterben ist etwas anderes als das Totsein. Das Sterben gehört noch zum Leben, der Tod nicht mehr.
Ich sage leise: Jetzt ist es tot. Ihr Kind hat keinen Herzschlag mehr.
Eltern können das tote Kind nicht gleich loslassen. Sie dürfen beim Kind bleiben. So lange sie wollen. Auch eine ganze Nacht lang. Dieser Abschied ist der schwierigste ihres Lebens. Sie wissen genau, wenn sie jetzt loslassen, psychisch und physisch, dann bekommen sie ihr Kind nie wieder. Denn es ist tot, für immer. Unumkehrbar.
Frederik* kam mit einem angeborenen Herzfehler zur Welt, mit einer schweren Kardiopathie. Nach damaligem Kenntnisstand hatten wir es mit einem Grenzfall zu tun, bei dem sich ebenso wie bei Mara die Frage stellte: behandeln oder nicht?
Die Prognose für ein Überleben war äußerst gering und die voraussichtliche Lebensqualität bei einer erfolgreichen Operation sehr ungewiss.
Es hatte sich zunächst um eine normale Schwangerschaft gehandelt, um eine völlig unauffällige Termingeburt. Das Kind kam auf das Neugeborenenzimmer, nicht auf unsere Station. Ich schaute mir Frederik am zweiten Lebenstag routinemäßig an und bemerkte: Der kleine Junge hat ein Problem. Die Herzgeräusche waren unauffällig, doch das Kind hatte einen sehr schwachen Puls in den unteren Extremitäten.
Ich teilte den Eltern meine Sorge mit.
Bei einem Herzultraschall stellten wir fest, dass eine sehr schwere, angeborene Herzkrankheit vorlag, die damals fast nur experimentell behandelt wurde. Die Aorta war nicht richtig ausgebildet, die linke Herzhälfte und die Herzklappen hatten sich nicht richtig entwickelt.
Erneut sprach ich lange mit den Eltern. Sie baten mich, alles Menschenmögliche für das Kind zu tun. Alles zu versuchen.
Uns war klar, dass es mehrerer chirurgischer Eingriffe bedurfte und auch, dass in einigen Jahren außerdem eine Herztransplantation notwendig sein würde.
Wir brachten das Kind mit dem Helikopter in eine nahe gelegene Universitätsklinik. Ich flog mit.
Ein erster chirurgischer Eingriff am offenen Herzen garantierte das zeitweilige Überleben. Der Eingriff verlief gut, wir waren zuversichtlich.
Frederik blieb einige Wochen in der Klinik, die Eltern waren bei ihm. Nach einigen Tagen jedoch verschlechterte sich plötzlich die Atmung, der erste Eingriff musste wiederholt werden, die Sauerstoffversorgung war schlecht. Die Lunge funktionierte nicht.
Mit einem komplexen Eingriff versuchte man nun, die Lunge auszuschalten, in die Venen und Arterien Katheter zu legen, um das Blut direkt mit Sauerstoff versorgen zu können. Erneut erholte sich das Kind etwas.
Erneut schöpften die Eltern Zuversicht.
Der zweite chirurgische Eingriff wurde vorgenommen, er verlief ebenso problemlos. Frederik brauchte aber
einen Herzschrittmacher und wurde weiterhin beatmet, er stabilisierte sich.
Am 24. Dezember holte ich ihn nach Bozen zurück. Es war einer der schlimmsten Hubschrauberflüge meines Lebens.
Wir gerieten plötzlich in einen nicht vorhersehbaren Schneesturm. Der Pilot versuchte, dem Sturm auszuweichen, indem er tiefer in das Tal flog, die Sichtverhältnisse waren katastrophal. Ich fürchtete, dass wir abstürzen würden, ich sorgte mich aber noch viel mehr um das Wohl von Frederik, der auch während des Flugs intensivmedizinisch betreut werden musste.
Der erfahrene Pilot schaffte es schließlich, am Krankenhaus von Bozen zu landen. Alles schien gut.
Die Eltern waren aufgrund der beiden positiven chirurgischen Eingriffe zuversichtlich. Ihre Erwartungen waren groß, sie hatten keinerlei Zweifel daran, auch die nächste Etappe zu schaffen: Frederik von der Atemmaschine wegzubekommen, ihn wachsen zu lassen, dann einen weiteren Eingriff vorzunehmen.
Wir waren jedoch nicht imstande, das Kind von der mechanischen Beatmung wegzubekommen. Wir konnten den Sauerstoff und die Kreislaufunterstützung nicht zurückfahren, Frederik entwickelte schwere kardiale Krisen, Herzfrequenzabfälle, Blutdruckabfälle. Ich sprach oft mit den Eltern, versuchte ihnen die fast aussichtslose Lage ihres Kindes zu erklären, doch sie fokussierten sich ausschließlich auf das Erreichen des nächsten Zieles: auf den nächsten chirurgischen Eingriff.
Ich sah die Situation von einem anderen Standpunkt aus. Ich sah, dass das Kind über Wochen keinen Fortschritt mehr machte. Es hätte längst schon ohne Atemmaschine atmen müssen. Es hätte längst schon ohne den Herzschrittmacher auskommen sollen. Aufgrund des klinischen Verlaufes und der Schädelsonografien war von schweren zerebralen Schäden auszugehen. Einen Weg zur nächsten Operation sah ich nicht.
Wir liefen den stets neu entwickelten Problemen des Kindes nur mehr hinterher. Wir waren nur noch dabei, Löcher zu stopfen. Das ist das Schlimmste, was in der Intensivmedizin passieren kann. Löcher stopfen. Wir lenkten das Kind nicht mehr. Es entzog sich uns.
Ich versuchte, das alles den Eltern zu erklären. Aber sie hörten nicht auf mich. Sie setzten alles Vertrauen in den Kardiochirurgen, in die nächste Operation. Sie hofften, nach der nächsten Operation würde alles gut werden.
Sie sahen, dass sich die Situation des Kindes auf unserer Station verschlechterte, zudem teilte ich ihnen mit, dass das Kind eine körperliche Beeinträchtigung entwickeln würde, deren Ausmaß nur schwer zu definieren war. Der Schweregrad des motorischen Handicaps war im Moment nicht abzusehen.
Mir wurde immer bewusster, dass wir das Kind auf lange Sicht nicht retten konnten.
Die Eltern merkten, dass ich nicht mehr an einen Erfolg glaubte. Ich sprach das schließlich auch offen aus.
Ich fragte immer wieder: Sind wir sicher, dass wir immer noch den richtigen Weg bestreiten? Den Weg, den auch das Kind gehen will?
Ich sagte: Vielleicht wäre es eine Erlösung für Frederik, bei der nächsten kardialen Krise nicht mehr intensiv-medizinisch behandelt zu werden.
Die Eltern akzeptierten meine Einwände nicht. Ich verstand sie, sie hatten bereits so viel Energie in ihre Hoffnung auf ein Überleben dieses Kindes investiert. Mittlerweile Wochen, Monate. Dieses Schicksal zerrte an ihnen, auch an ihrer Beziehung.
Eine überaus schwierige Situation.
Frederiks Eltern wollten nicht mehr mit mir diskutieren. Sie stießen an ihre Grenzen. Physisch wie psychisch. Und wir, das behandelnde Team, hatten das Gefühl, das Falsche zu tun.
Die Eltern wollten, dass wir das Kind baldmöglichst wieder auf die Universitätsklinik verlegen. Es war ihnen nicht klar, dass in diesem Zustand eine weitere Operation nicht möglich und eine Verlegung für Frederik lebensbedrohlich war. Sie hatten sich völlig in ihre blinde Hoffnung verrannt.
Die Diskussion erstreckte sich über weitere Tage. Sie suchten wieder das Gespräch mit mir, wir sprachen über so vieles. Sie sprachen auch viel über ihre Beziehung. Ich hörte zu, begann vieles zu verstehen.
Eines Tages kamen sie zu mir in die Station. Ich sah bereits beim ersten Blick, dass ihre Anspannung verschwunden war. Sie sagten mir: Wir möchten beide, dass Frederik bei der nächsten Krise nicht mehr unterstützt wird.
Ich denke, Chirurgen machen den Eltern nach einer Operation immer zu viel Hoffnung. Der Chirurg tut alles, um eine Operation erfolgreich zu Ende zu bringen. Er will unbedingt, dass seine Operation erfolgreich ist. Er braucht das für sein Selbstvertrauen. Er vergisst im Angesicht der Operation aber oft den Menschen, das Kind. Sein Gespräch mit den Eltern bezieht sich nur auf die erfolgreiche Operation. Was aber ist ein chirurgischer Erfolg? Geht es wirklich nur um die gelungene OP? Geht es nicht eigentlich um viel, viel mehr?
Diese verschiedenen Sichtweisen der Neonatologen und der Chirurgen habe ich im Laufe meiner Karriere immer wieder erlebt.
Im Fall von Frederik denke ich, es hat einfach diese Zeit gebraucht, damit die Eltern akzeptieren konnten, dass ihr Kind auch sterben kann. Es brauchte die Zeit, um loslassen zu können.
Ich bin davon überzeugt, dass Frederiks Eltern die richtige Entscheidung getroffen haben. Ihr Kind sollte nicht unterwegs oder auf dem Operationstisch sterben.
Wir legten Frederik in die Arme der Eltern. Es war das erste Mal, dass sie ihr Kind ohne Kabel und Maschinen halten konnten. Der Kleine starb innerhalb von wenigen Stunden.
An jedem 24. Dezember erinnere ich mich seitdem an Frederik, an unseren gemeinsamen Hubschrauberflug, bei dem wir fast abgestürzt wären.
Ich schrieb allen Eltern, deren Kind bei uns verstarb, etwa einen Monat nach dessen Tod einen Brief. Darin fasste ich jeweils kurz die Geschichte des Kindes zusammen, brachte die Entscheidungen zu Papier, die wir gemeinsam getroffen hatten.
Ich bot den Eltern in dem Brief stets an, auf ein letztes Gespräch vorbeizukommen. Dieses Angebot wurde von einem Großteil der Mütter und Väter auch tatsächlich angenommen. Manche kamen Wochen später vorbei, manche am ersten Jahrestag.
Diese Gespräche waren immer angenehm, fast nie habe ich irgendwelche Zweifel oder Anschuldigungen erfahren. Es waren gute Gespräche über den Tod, über den Schmerz, über den Umgang mit Verlust. Mir persönlich haben diese Gespräche viel gebracht. Ich habe viel daraus gelernt.
* Alle mit einem * gekennzeichneten Namen wurden geändert.
weitere Bilder
Weitere Artikel
-

-

Ein Topf für alle
Die italienische Regierung schnürt ein Krisenpaket von 25 Milliarden Euro. „Sehr positiv“, sagt Gewerkschafter Tony Tschenett. Aber es werde zusätzliche Mittel brauchen.
-

„Sitzen alle im selben Boot“
Solidarität in Zeiten von Corona: Ein Gespräch mit Irene Pechlaner, Direktorin des Gesundheitsbezirks Meran, und Valter Ciarrocchi, geschäftsführender ärztlicher Direktor des Meraner Krankenhauses.






















Leserkommentare
Kommentieren
Sie müssen sich anmelden um zu kommentieren.